Anatomie de l’épaule
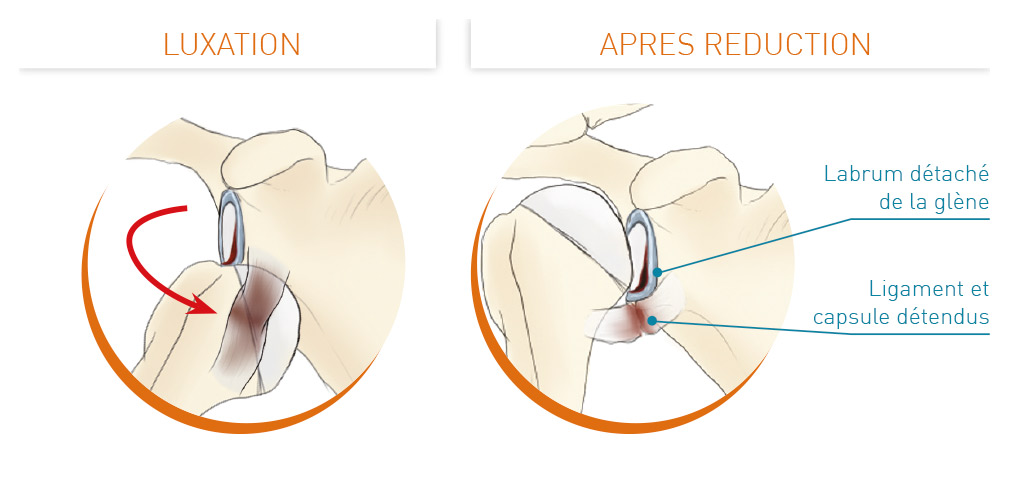
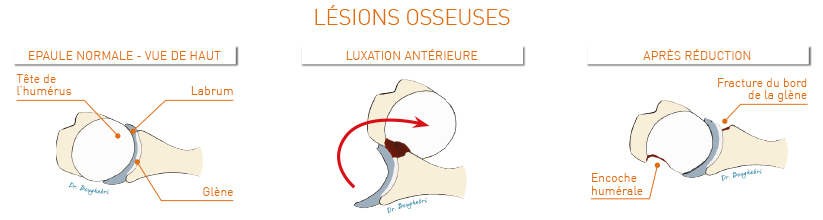
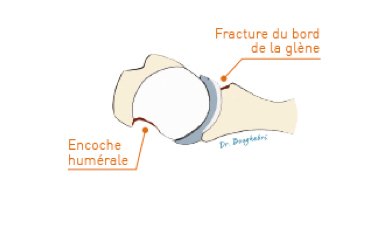
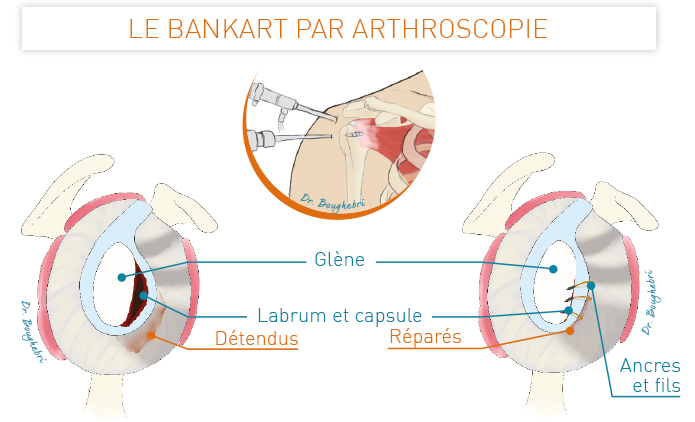
L’articulation gléno-humérale de l’épaule comprend la tête de l’humérus et la glène de l’omoplate. La glène est entourée du labrum (ou bourrelet glénoïdien) : il s’agit d’un fibro-cartilage augmentant la surface de contact (la «congruence») avec la tête de l’humérus, et donc la stabilité.
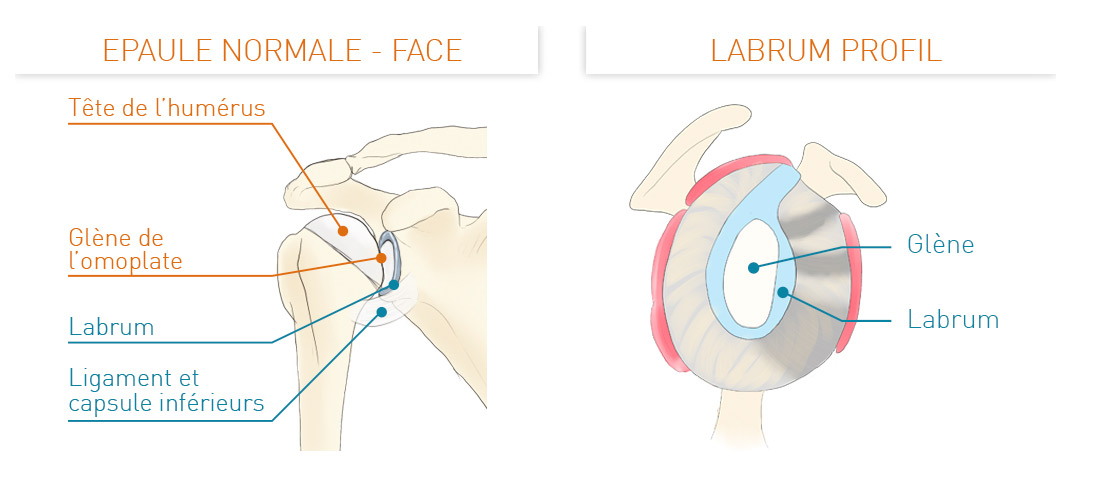
L’articulation est recouverte d’une capsule, de plusieurs ligaments « gléno-huméraux » et de la coiffe des rotateurs qui assurent également la stabilité de l’épaule. Les 4 muscles de la coiffe des rotateurs (Subscapulaire, Supra-épineux, Infra-épineux, Petit Rond) partent de l’omoplate jusqu’à la tête de l’humérus où ils s’insèrent par leurs tendons.
L’épaule est l’articulation la plus mobile de l’organisme, possédant les plus grandes amplitudes de mouvements.
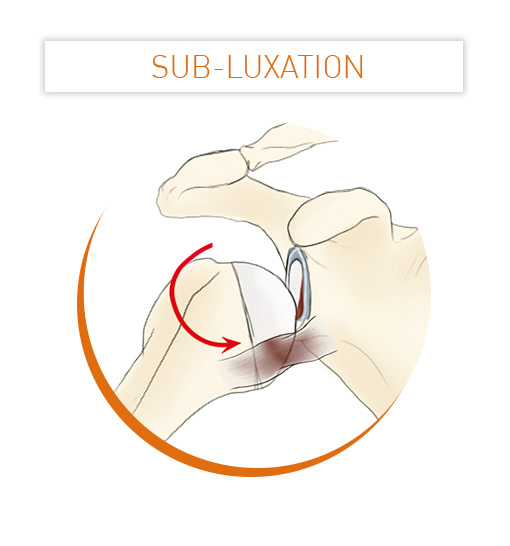
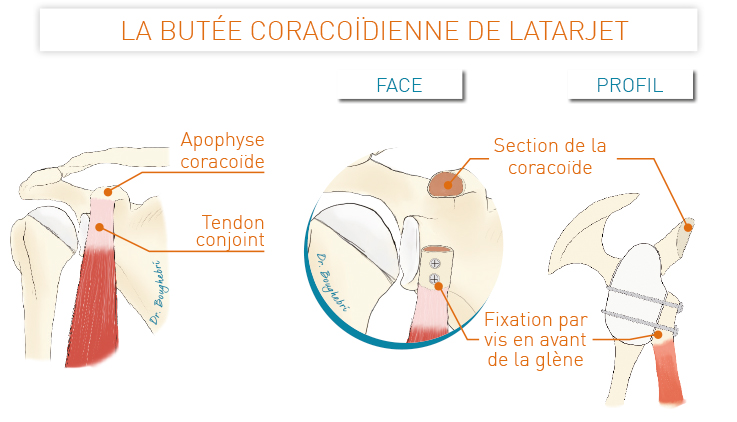
Du fait de cette grande mobilité, l’épaule est l’articulation la moins stable avec un risque important d’instabilité et de luxation.